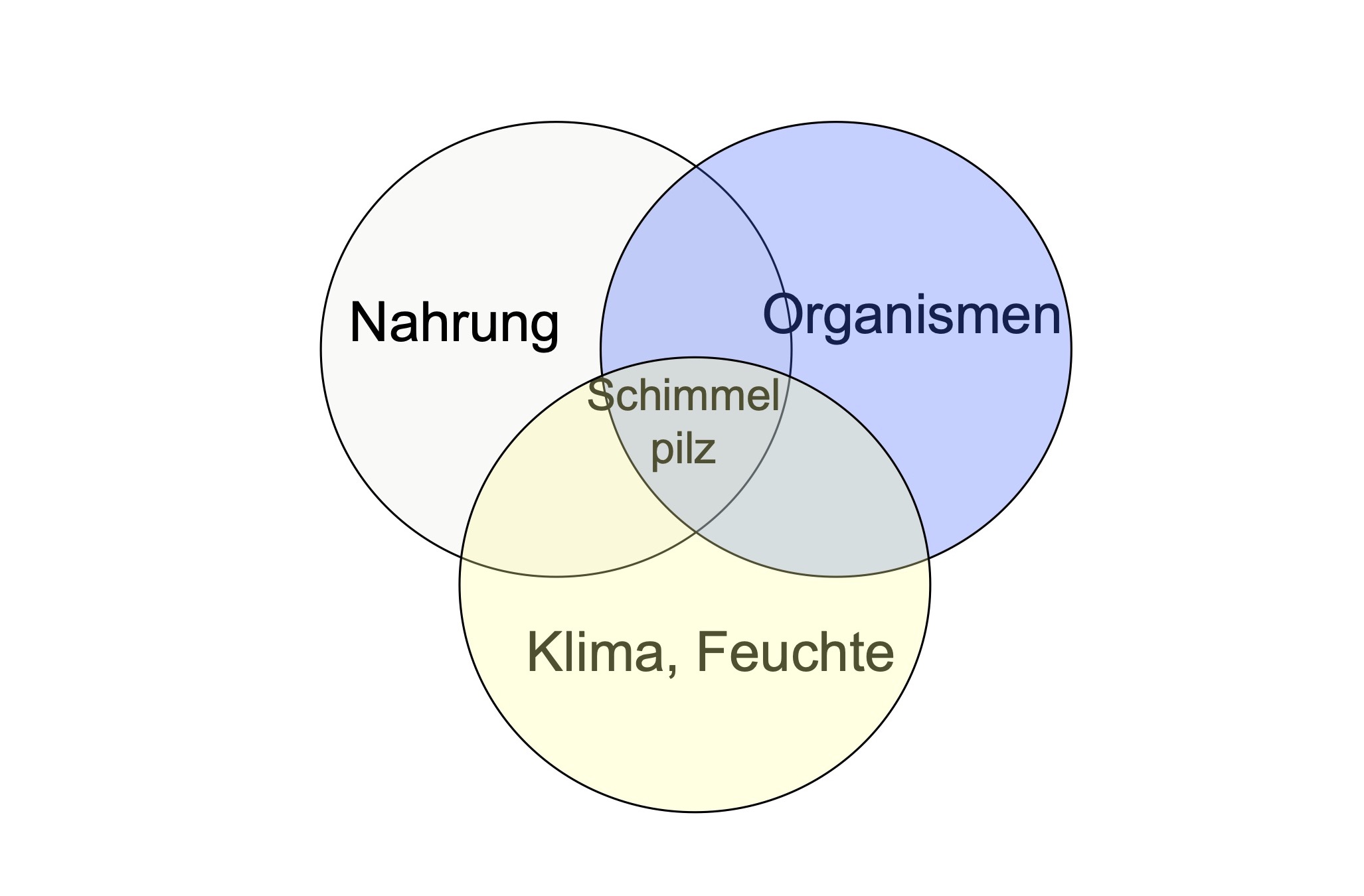
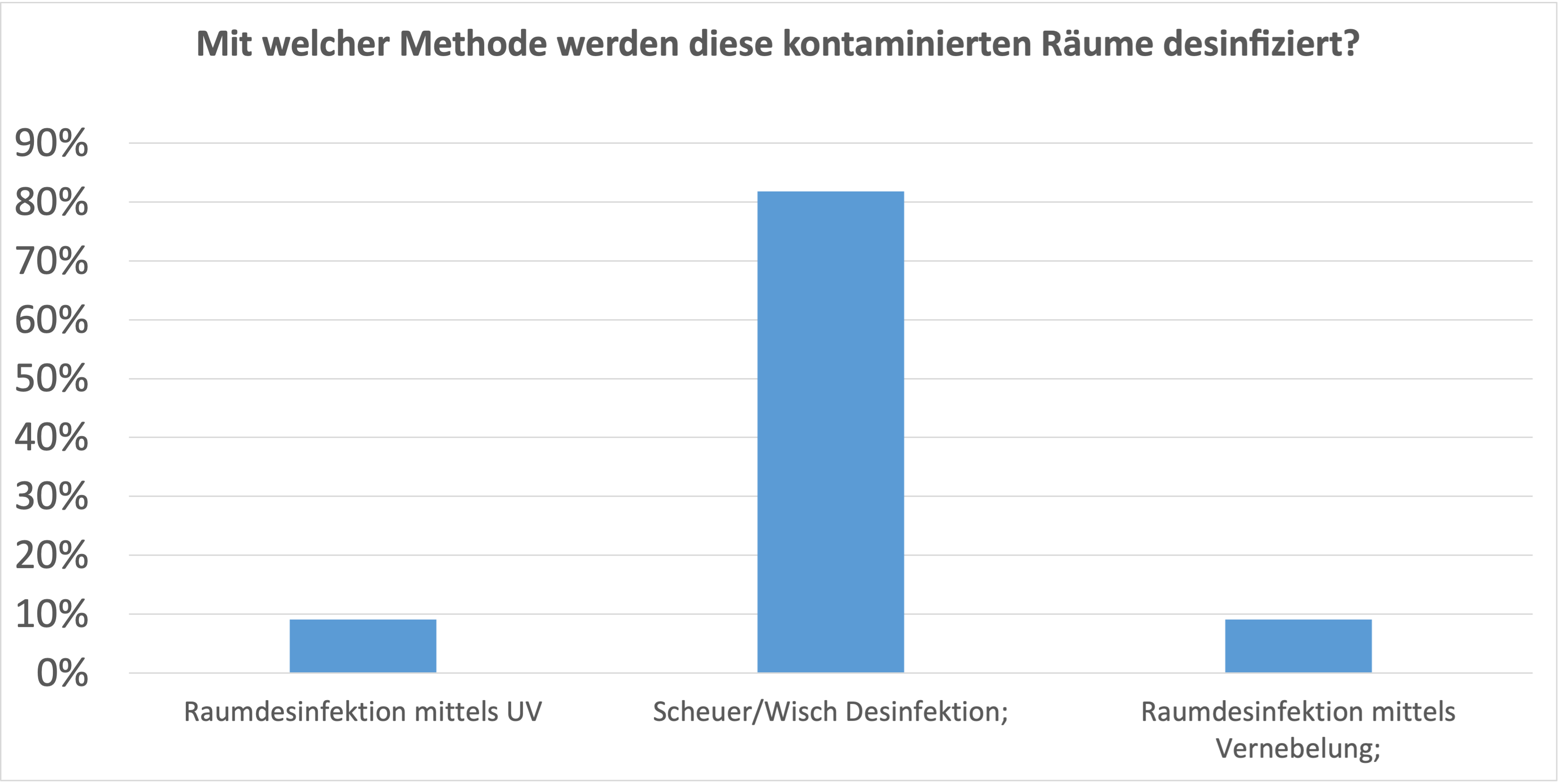
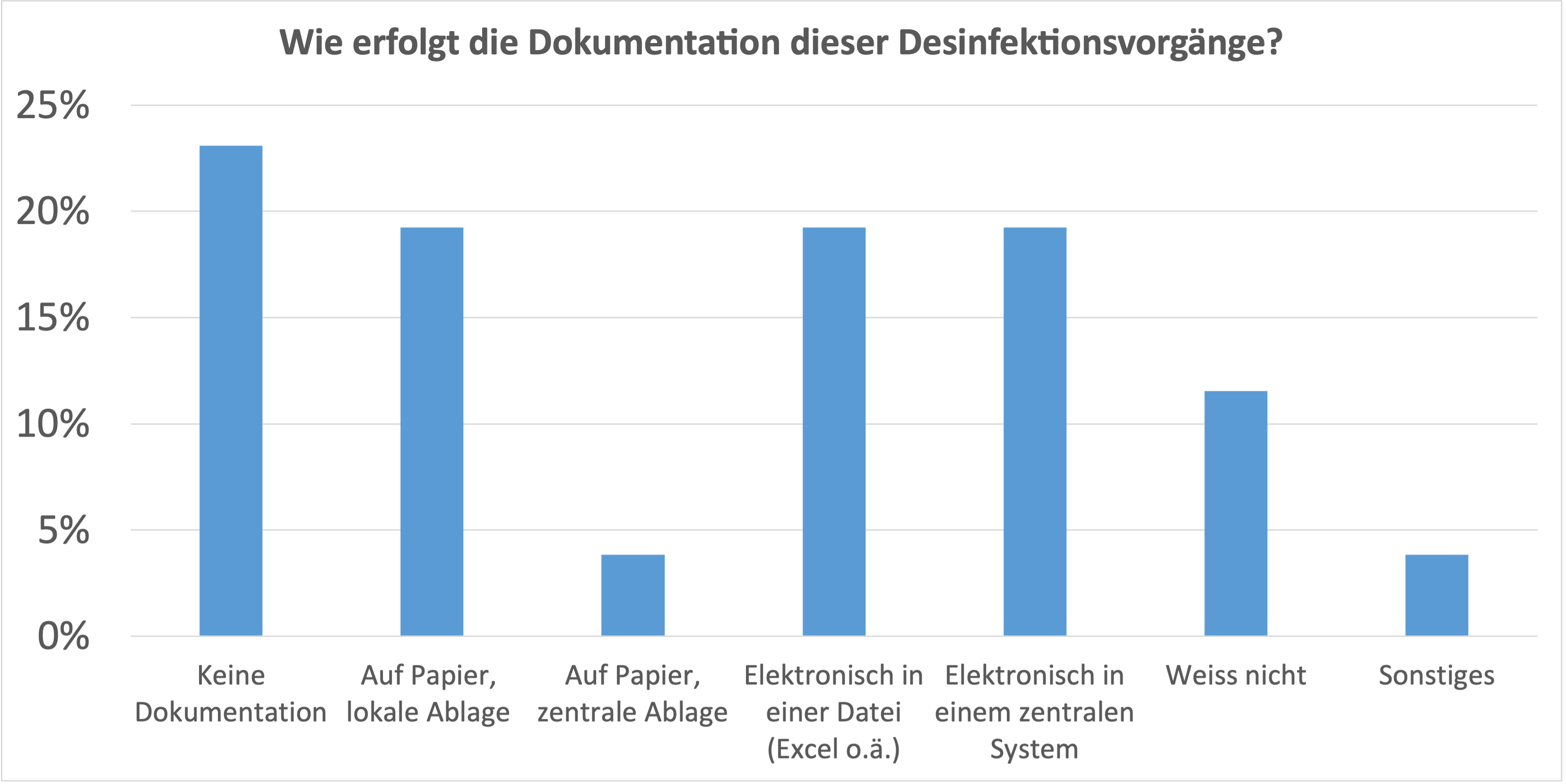
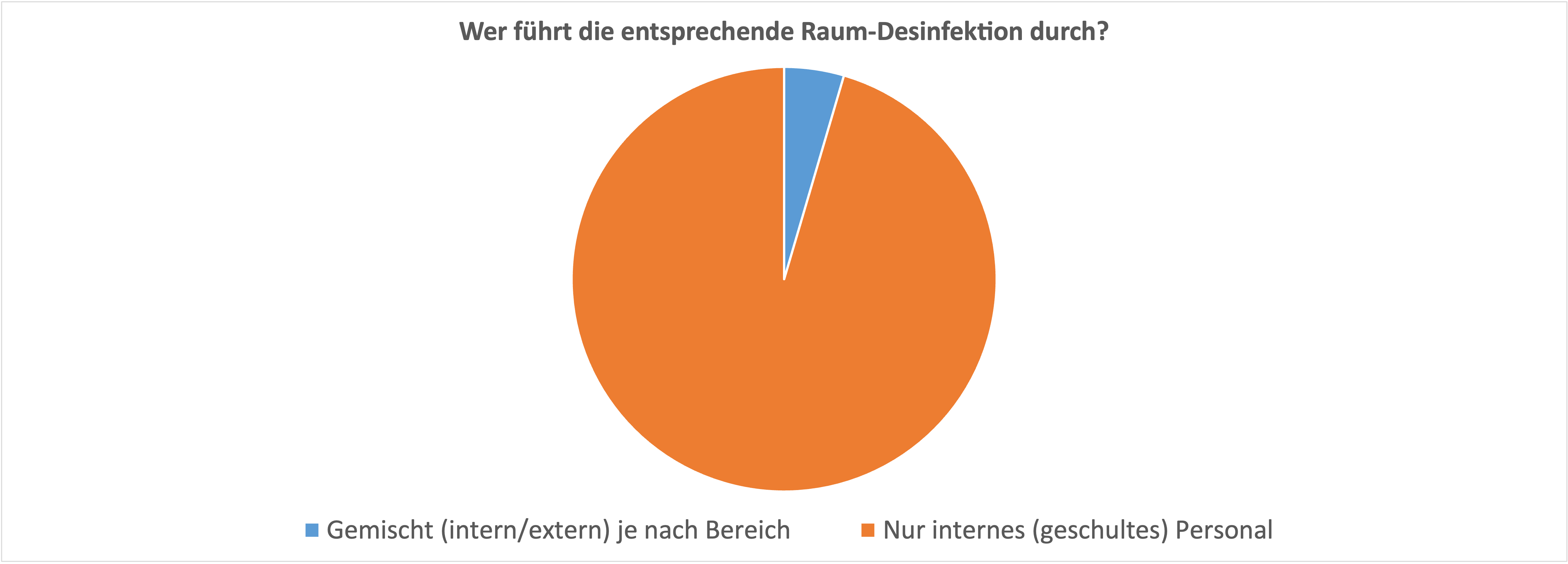
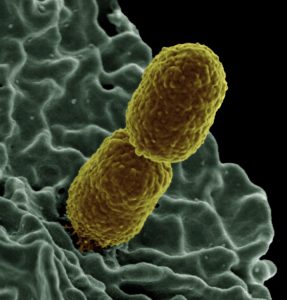
Warum warme Sommerluft heute in Kellern und an kühlen Wänden häufiger zu Schimmel führen kann
Früher war Schimmelpilz vor allem ein Thema der Wintermonate: draussen kalt, innen warm, mangelhafte Wärmedämmung und hohe Luftfeuchtigkeit in den Wohnräumen. An schlecht gedämmten Aussenwänden sank die Oberflächentemperatur unter den Taupunkt. Feuchtigkeit kondensierte — und Schimmelpilzsporen fanden ideale Bedingungen. Heute taucht ein neuer Begriff auf: Sommerschimmel. Doch ist das wirklich ein neues Problem, oder nur ein Mythos? Am Beispiel Basel haben wir Meteodaten ausgewertet und diese zeigen: Sommerschimmel ist bauphysikalisch sehr gut erklärbar.
Die Sommerluft hat sich verändert
Die relative Luftfeuchtigkeit in Prozent sinkt zwar leicht, aber die Luft ist deutlich wärmer und enthält absolut mehr Wasser. Dadurch steigt auch der Taupunkt.
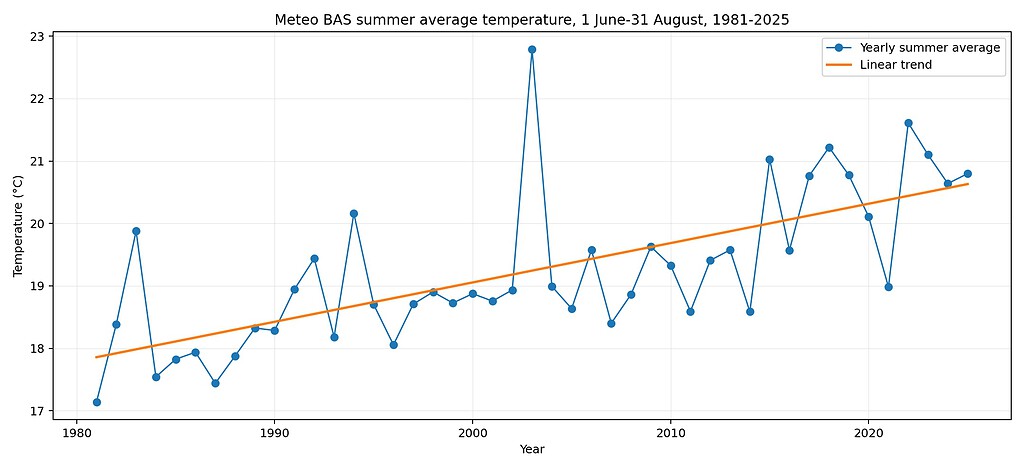
1. Die Sommer werden wärmer (am Beispiel Basel)
Die lineare Trendanalyse über den gesamten Zeitraum 1981–2025 ergibt eine Veränderung von rund +2.77 °C. Der Trend ist statistisch signifikant.
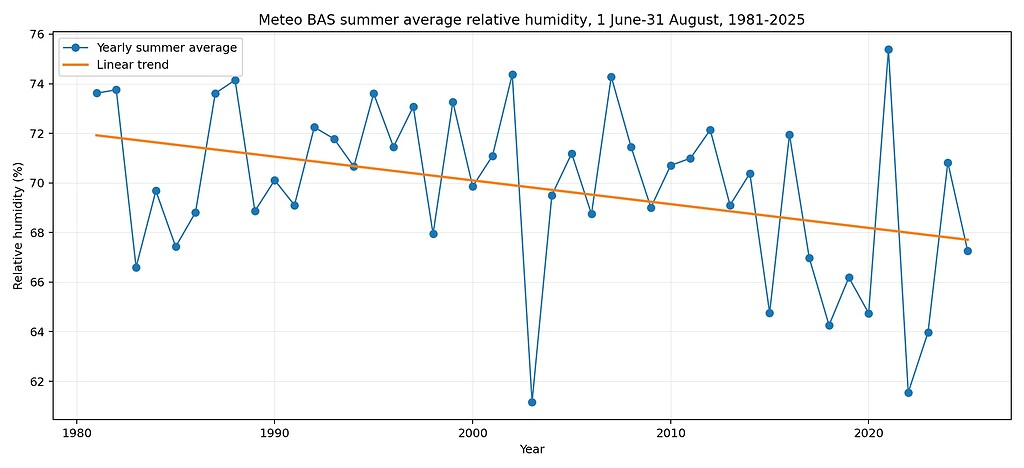
2. Die relative Luftfeuchtigkeit sinkt — aber das täuscht
Auf den ersten Blick könnte man meinen, das Schimmelrisiko sinke, denn die relative Luftfeuchtigkeit ist im Sommer leicht zurückgegangen. Auch dieser Trend ist statistisch signifikant.
Aber: Die relative Luftfeuchtigkeit allein sagt nicht, wie viel Wasser tatsächlich in der Luft enthalten ist.
Warme Luft kann mehr Wasserdampf aufnehmen. Deshalb kann die relative Feuchte sinken, während die absolute Wassermenge in der Luft trotzdem steigt.
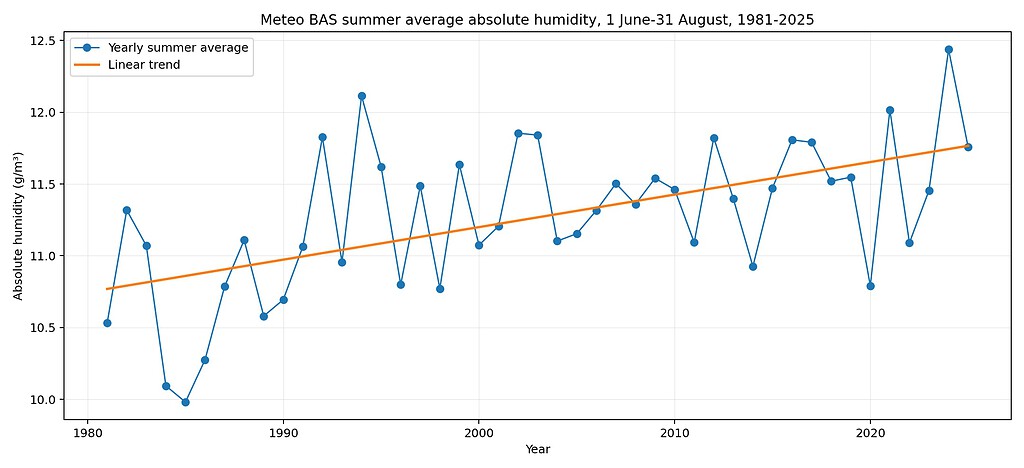
3. Die absolute Feuchtigkeit steigt deutlich
Entscheidend für Kondensation und Schimmelrisiko ist, wie viel Wasser in der Luft enthalten ist. Diese absolute Feuchtigkeit wird in g/m³ angegeben.
Die absolute Feuchtigkeit der Sommerluft steigt deutlich. Die Luft enthält heute mehr Wasserdampf als früher.
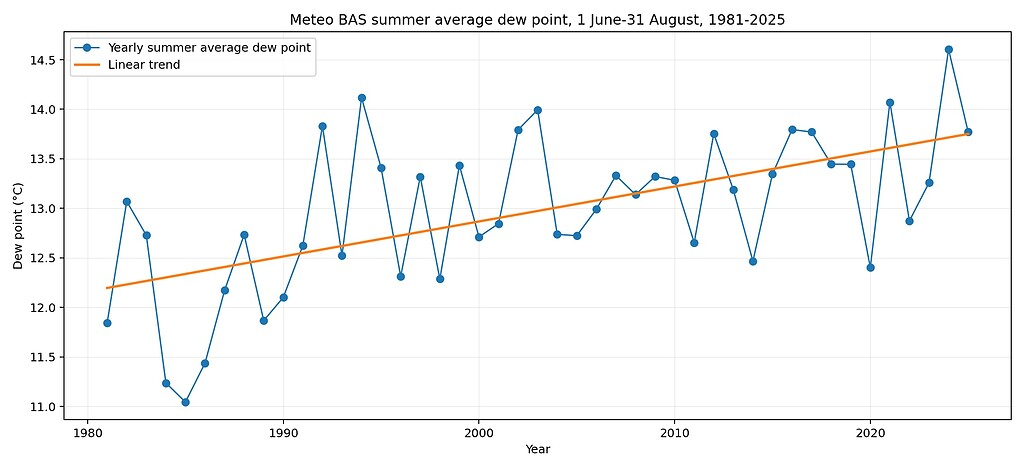
4. Der Taupunkt steigt — und genau hier beginnt das Problem
Der Taupunkt ist für Schimmel besonders wichtig. Er beschreibt die Temperatur, bei der Luft mit Wasserdampf gesättigt ist. Wird eine Oberfläche kälter als dieser Taupunkt, fällt Tauwasser aus.
Über den gesamten Zeitraum 1981–2025 beträgt der lineare Anstieg rund +1.55 °C. Der Trend ist statistisch signifikant. Der durchschnittliche Sommer-Taupunkt ist deutlich gestiegen. Dadurch werden kühle Wand- und Kelleroberflächen schneller kritisch.
Warum Sommerschimmel heute plausibler ist als früher
Früher war Schimmel vor allem ein Winterproblem:
- draussen kalt
- innen warm
- Innenluft feucht
- schlecht gedämmte Aussenwände kalt
- Kondensation auf der Wohnseite
Heute kommt ein Sommerproblem dazu:
- draussen warm
- Aussenluft enthält mehr Wasser
- der Taupunkt ist höher
- Keller und massive Bauteile bleiben kühl
- warme, feuchte Luft trifft auf kalte Oberflächen
Das Resultat ist dasselbe:
Die Oberflächentemperatur unterschreitet den Taupunkt, Tauwasser fällt aus, und Schimmelpilzsporen können keimen.
Besonders kritisch: (Wein)Keller
Ein Weinkeller sollte idealerweise nicht wärmer als etwa 14 °C sein. Die Wandoberflächen sind häufig noch etwas kühler. Früher war ein offenes Kellerfenster im Sommer oft weniger problematisch, weil der Taupunkt der eintretenden Aussenluft tiefer lag. Heute liegt der durchschnittliche Sommer-Taupunkt in Basel bereits bei rund 13.5 °C. In feucht-warmen Perioden kann er noch deutlich höher liegen.
Das bedeutet:
- warme Aussenluft strömt in den Keller
- sie trifft auf kühle Wände, Böden oder Decken
- der Taupunkt wird unterschritten
- Feuchtigkeit kondensiert
- Schimmel kann entstehen
Das klassische Lüftungsverhalten wird dadurch problematisch.
Ein offenes Kellerfenster im Sommer kann ein hohes Mass an Feuchtigkeit eintragen.
ACHTUNG:
Energiesparende Wärmedämmung reduziert im Winter das klassische Schimmelrisiko, weil Innenoberflächen wärmer bleiben. Im Sommer kann sich die Situation jedoch umkehren. Gut gedämmte und massive Bauteile bleiben länger kühl, der Taupunkt der einströmenden feuchten Luft kann unterschritten werden. Dann entsteht Kondensat — und damit ein Risiko für Sommerschimmel. Die Dämmung ist dabei nicht die Ursache, sie verändert aber die Temperaturverhältnisse im Gebäude.
Was kann man dagegen tun?
1. Kellerfenster im Sommer nicht dauerhaft offen lassen
Bei warmer, feuchter Aussenluft sollten Kellerfenster geschlossen bleiben. Besonders kritisch sind schwüle Tage, Gewitterlagen und warme Nächte mit hohem Taupunkt.
2. Nicht nur relative Feuchtigkeit messen
Ein Hygrometer mit Temperaturanzeige ist hilfreich, reicht aber oft nicht aus. Besser ist der Vergleich von:
- Taupunkt innen und aussen
- absoluter Feuchte innen und aussen
- Oberflächentemperatur kritischer Bauteile
Gelüftet werden sollte nur, wenn die Aussenluft tatsächlich trockener ist.
3. Bei bestehendem Schimmel fachgerecht entfernen
Wenn bereits Schimmel sichtbar ist, sollte die betroffene Fläche nicht einfach überstrichen werden. Zuerst müssen Reinigung und Desinfektion erfolgen.
4. Antikondensatbeschichtungen einsetzen
Auf kritischen Oberflächen können Antikondensatbeschichtungen helfen. Sie nehmen kurzfristig Feuchtigkeit auf, reduzieren Kondensatbildung und entschärfen kritische Taupunktphasen.
ACHTUNG:
Luftentfeuchter im Keller sollten nicht ohne fachliche Abklärung dauerhaft betrieben werden. Sie können den Wänden Feuchtigkeit entziehen, die durch kapillaren Nachschub aus dem Erdreich wieder ersetzt wird. Dadurch wird viel Energie verbraucht, ohne die eigentliche Ursache des Feuchteproblems zu lösen.
Fazit
Schimmel war früher vor allem ein Winterthema. Heute kommt zunehmend ein Sommerproblem hinzu. Die Basler Wetterdaten von 1981 bis 2025 zeigen deutlich: Die Sommer sind wärmer geworden, die Luft enthält mehr Wasser, und der Taupunkt ist gestiegen. Dadurch können kühle Keller- und Wandoberflächen heute häufiger unter den Taupunkt fallen. Sommerschimmel ist kein Mythos. Er ist ein reales bauphysikalisches Risiko — besonders in Kellern und an kühlen Bauteilen. Die wichtigste Verhaltensregel lautet deshalb:
Im Sommer nicht automatisch lüften.
Erst prüfen, ob die Aussenluft wirklich trockener ist als die Luft im Keller oder Innenraum.